Nieznane zaburzenia snu to problemy ze snem, dla których początkowo nie można zidentyfikować wyraźnej przyczyny. Osoby dotknięte zaburzeniami snu źle śpią, często się budzą, czują się wyczerpane rano lub doświadczają nietypowych objawów nocnych – a jednak po wstępnych badaniach nie można jednoznacznie zidentyfikować ani chorób organicznych, ani typowych zaburzeń snu, takich jak bezdech senny, niespokojne nogi lub zmiany hormonalne.
Nieznane zaburzenia snu mają wiele twarzy
Takie problemy ze snem, które trudno sklasyfikować, są często spowodowane kombinacją kilku czynników, które wzajemnie się wzmacniają. Często dochodzi do subtelnych zaburzeń rytmu okołodobowego, tj. wewnętrznego zegara, bez silnego wpływu czynników zewnętrznych, takich jak praca zmianowa czy jet lag. Nawet niewielkie odchylenia w oświetleniu, porze posiłków lub hormonach stresu mogą prowadzić do tego, że organizm przestaje wyraźnie odróżniać dzień od nocy. W innych przypadkach rolę odgrywają nierozpoznane procesy psychofizjologiczne: sen jest wywoływany fizycznie, ale mózg pozostaje stale aktywny z powodu zwiększonej czujności lub podprogowego niepokoju. Takie procesy mogą utrwalać się miesiącami bez świadomego odczuwania stresu przez daną osobę.
 Hormonalne mikro-wahania – na przykład u kobiet w okresie około- lub pomenopauzalnym lub u mężczyzn w okresie andropauzy – mogą również wywoływać niejasne zaburzenia snu bez natychmiastowego zauważenia standardowych pomiarów. Autonomiczny układ nerwowy może również stać się niezrównoważony, co oznacza, że ciało nie „wyłącza się” wystarczająco w nocy. Niektórzy ludzie doświadczają również subtelnych zaburzeń regulacji oddechu lub zmian w architekturze głębokiego snu, które nie są widoczne w prostych badaniach, ale mimo to prowadzą do snu, który nie jest regenerujący.
Hormonalne mikro-wahania – na przykład u kobiet w okresie około- lub pomenopauzalnym lub u mężczyzn w okresie andropauzy – mogą również wywoływać niejasne zaburzenia snu bez natychmiastowego zauważenia standardowych pomiarów. Autonomiczny układ nerwowy może również stać się niezrównoważony, co oznacza, że ciało nie „wyłącza się” wystarczająco w nocy. Niektórzy ludzie doświadczają również subtelnych zaburzeń regulacji oddechu lub zmian w architekturze głębokiego snu, które nie są widoczne w prostych badaniach, ale mimo to prowadzą do snu, który nie jest regenerujący.
Nieznane zaburzenia snu są tak stresujące, ponieważ z jednej strony osoby cierpiące na nie mają wyraźne objawy, ale z drugiej strony nie otrzymują jasnej diagnozy. Może to prowadzić do niepewności, ruminacji i jeszcze gorszego snu – cykl, który sam się utrwala. Pomocne jest systematyczne podejście: dokładne rejestrowanie objawów, dzienniki snu, analiza wzorców dobowych, ocena stresu psychologicznego i, w razie potrzeby, szczegółowa diagnostyka snu w laboratorium snu. W wielu przypadkach okazuje się, że rzekomo „nieznane” zaburzenia snu są wyrazem złożonej, ale uleczalnej interakcji fizjologii stresu, rytmu życia, czynników hormonalnych i zachowań związanych ze snem.
Jakie są rodzaje zaburzeń snu?
Zaburzenia snu można podzielić na jasno określone kategorie – nawet jeśli na początku wydają się one „nieznane”. Obecnie medycyna rozróżnia kilka dużych grup zaburzeń snu, z których każda ma inne przyczyny i objawy. Oto jasna, kompletna klasyfikacja:
Bezsenność (trudności z zasypianiem i utrzymaniem snu)
Zaburzenia, w których zasypianie, utrzymywanie snu lub jakość snu są upośledzone.
Przykłady:
- Bezsenność pierwotna (brak rozpoznawalnej przyczyny)
- Bezsenność psychofizjologiczna (lęk przed snem, rozmyślanie, nadmierne pobudzenie)
- Bezsenność paradoksalna (ludzie obiektywnie śpią normalnie, ale tak się nie czują)
- Zespół krótkiego/długiego snu
Zaburzenia oddychania związane ze snem
Zaburzenia, w których oddychanie i dostarczanie tlenu są zakłócone podczas snu.
Przykłady:
- Obturacyjny bezdech senny (zapadanie się dróg oddechowych)
- Centralny bezdech senny (zaburzona kontrola oddychania w mózgu)
- Zespół hipowentylacji spowodowany otyłością
- Chrapanie z zaburzeniami snu
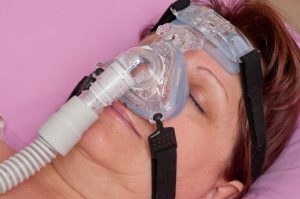
Osoby dotknięte tym zaburzeniem śpią wystarczająco dużo, ale nadal są nadmiernie senne w ciągu dnia.
Przykłady:
- Narkolepsja (z katapleksją lub bez)
- Idiopatyczna hipersomnia
- Niewielkie ataki snu („ataki snu”)
Zaburzenia okołodobowego rytmu snu i czuwania
Wewnętrzny zegar jest przesunięty lub zaburzony.
Przykłady:
- Opóźniona faza snu (zasypianie bardzo późno)
- Zaburzenie zaawansowanej fazy snu (bardzo wczesne zasypianie)
- Zespół pracy zmianowej
- Rytm inny niż 24-godzinny (szczególnie u osób niedowidzących)
- Nieregularny rytm snu i czuwania
Parasomnie (nietypowe zdarzenia podczas snu)
Nieoczekiwane lub niekontrolowane zachowanie podczas snu.
Przykłady:
- Lunatykowanie
- Pavor nocturnus (lęki nocne)
- Koszmary senne
- Zaburzenia zachowania podczas snu REM (sny są odgrywane)
- Zaburzenia odżywiania związane ze snem (SRED)
Zaburzenia ruchowe związane ze snem
Ruchy lub odczucia , które zakłócają sen.
Przykłady:
- Zespół niespokojnych nóg (RLS )
- Okresowe ruchy nóg (PLMS)
- Bruksizm (zgrzytanie zębami)
- Rytmiczne zaburzenia ruchowe
Problemy ze snem wywołane chorobą lub stresem psychicznym.
Przykłady
- Depresyjne zaburzenia snu
- Problemy ze snem związane z lękiem
- Zaburzenia snu związane z bólem
- Problemy ze snem spowodowane lekami lub substancjami
Nieokreślone lub „niejasne” zaburzenia snu
Obejmują one zaburzenia, których początkowo nie można jednoznacznie przypisać do żadnej kategorii, na przykład
- niewyjaśniona panika w nocy
- fragmentaryczny sen bez rozpoznawalnej przyczyny
- subiektywnie słaby sen pomimo normalnych pomiarów
- „Mikro-zbudzenia” w EEG bez wyraźnego czynnika wyzwalającego
- Niejasne nocne zjawiska ruchowe
W przypadku przeoczonych zaburzeń snu, problemy często objawiają się niespecyficznie lub subtelnie, przez co łatwo je błędnie zinterpretować jako stres, wiek lub inne okoliczności życiowe. Niemniej jednak, istnieją typowe objawy, które wskazują na to, że zaburzenia snu faktycznie występują:
Opcje leczenia
Leczenie nieznanych lub niejasno zdiagnozowanych zaburzeń snu zależy w dużej mierze od tego, które objawy dominują, jak bardzo przeszkadzają w codziennym życiu i czy podejrzewa się przyczyny fizyczne czy psychologiczne. Ponieważ dokładny typ zaburzenia snu nie jest znany, leczenie przeprowadza się w kilku etapach:
1. Szczegółowa diagnostyka
Przed rozpoczęciem leczenia konieczne jest dokładne wyjaśnienie:
- Wywiad dotyczący snu: szczegółowa rozmowa na temat nawyków związanych ze snem, czasu trwania snu, senności w ciągu dnia, problemów z zasypianiem i utrzymaniem snu.
- Dziennik snu: Rejestrowanie czasu snu, faz czuwania, zmęczenia, snów i, w razie potrzeby, spożycia alkoholu lub kofeiny.
- Polisomnografia: Badanie w laboratorium snu w celu pomiaru fal mózgowych, oddechu, tętna i ruchów w nocy, jeśli podejrzewa się poważne lub nietypowe zaburzenia.
- Aktygrafia: Pomiar ruchów przez kilka dni za pomocą opaski na nadgarstek w celu oceny rytmu snu i czuwania.
- Wyjaśnienie przyczyn fizycznych: zaburzenia tarczycy, ból, leki, choroby neurologiczne lub psychiatryczne.
2. Ogólne środki w przypadku niejasnych problemów ze snem
Początkową poprawę można często osiągnąć nawet bez dokładnej diagnozy:
-
Higiena snu:
- Regularne pory kładzenia sięspać, nawet w weekendy
- Sypialnia powinna być ciemna, cicha i chłodna.
- Ogranicz czas spędzany przed ekranem przed pójściem spać.
- Brak napojów zawierających kofeinę wieczorem
-
Strategie behawioralne (terapia poznawczo-behawioralna zaburzeń snu – CBT-I):
- Ustalenie rytuałów przed snem
- Techniki relaksacyjne, takie jak progresywna relaksacja mięśni, ćwiczenia oddechowe, medytacja.
- Kontrola bodźców: korzystanie z łóżka tylko do spania, a nie do pracy/oglądania telewizji.
-
Ćwiczenia i dieta:
- Regularna aktywność fizyczna, ale nie bezpośrednio przed snem
- Brak obfitych posiłków na krótko przed snem
3. Terapia lekowa (w razie potrzeby i pod nadzorem lekarza)
- Krótkoterminowo można stosować leki nasenne, np. niektóre leki podobne do benzodiazepin lub leki przeciwhistaminowe.
- Długoterminowe samoleczenie nie jest zalecane, ponieważ nie rozwiązuje problemu rytmu snu i może prowadzić do uzależnienia.
4 Specjalistyczna terapia
Jeśli diagnostyka wykaże określone zaburzenie (np. bezdech senny, zespół niespokojnych nóg, zaburzenia rytmu okołodobowego, narkolepsję), zapewniane jest ukierunkowane leczenie:
- Aparaty oddechowe (CPAP) na bezdech senny
- Leki na zespół niespokojnych nóg lub narkolepsję
- Terapia światłem w zaburzeniach rytmu okołodobowego
- Psychoterapia problemów związanych z bezsennością lub depresją
W przypadku nieznanych zaburzeń snu, pierwszym krokiem jest zawsze dokładna ocena, a następnie ogólne środki i, w razie potrzeby, ukierunkowane terapie. Wiele ulepszeń można osiągnąć dzięki higienie snu i terapii behawioralnej.